Iz članka boste izvedeli značilnosti krčnih žil majhne medenice pri ženskah - to je deformacija ven medeničnega predela z okvarjenim pretokom krvi v notranjih in zunanjih spolnih organih.
splošne informacije
V literaturi se krčne žile male medenice imenujejo tudi "sindrom medenične kongestije", "varikokela pri ženskah", "sindrom kronične medenične bolečine". Prevalenca krčnih žil v majhni medenici narašča sorazmerno s starostjo: od 19, 4 % pri deklicah, mlajših od 17 let, na 80 % pri ženskah v perimenopavzi. Najpogosteje se patologija medeničnih žil diagnosticira v reproduktivnem obdobju pri bolnikih v starostni skupini 25-45 let.
V veliki večini primerov (80%) krčna transformacija prizadene vene jajčnikov in je izjemno redka (1%) opažena v venah širokega ligamenta maternice. V skladu s sodobnimi medicinskimi pristopi je treba zdravljenje VVMT izvajati ne toliko z vidika ginekologije, ampak najprej s stališča flebologije.
Sprožilci patologije
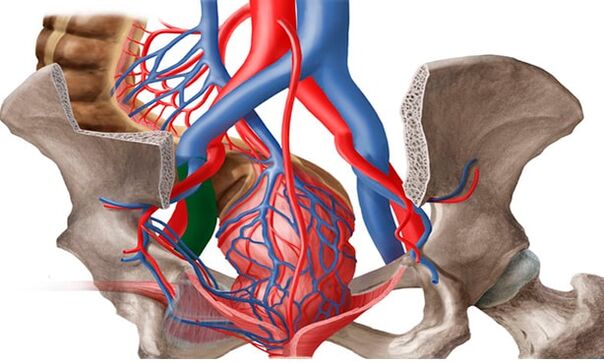
Pod krčnimi žilami medeničnih organov pri ženskah zdravniki razumejo spremembo strukture žilnih sten, značilno za druge vrste bolezni - oslabitev, ki ji sledi raztezanje in nastanek "žepov", v katerih kri stagnira. Primeri, ko so prizadete le žile medeničnih organov, so izjemno redki. Pri približno 80% bolnikov se poleg te oblike pojavijo znaki krčnih žil dimeljskih žil, posod spodnjih okončin.
Pojavnost krčnih žil v majhni medenici je najbolj izrazita pri ženskah. To je posledica anatomskih in fizioloških značilnosti, ki kažejo na nagnjenost k oslabitvi venskih sten:
- hormonska nihanja, vključno s tistimi, ki so povezana z menstrualnim ciklusom in nosečnostjo;
- povečan pritisk v majhni medenici, kar je značilno za nosečnost;
- obdobja aktivnejšega polnjenja žil s krvjo, vključno s cikličnimi menstruacijami, med nosečnostjo, pa tudi med seksom.
Vsi ti pojavi spadajo v kategorijo dejavnikov, ki izzovejo krčne žile. In najdemo jih izključno pri ženskah. Največje število bolnic se med nosečnostjo sooča s krčnimi žilami majhne medenice, saj se hkrati nabirajo provokacijski dejavniki. Po statističnih podatkih so pri moških krčne žile majhne medenice 7-krat manj pogoste kot pri lepšem spolu. Imajo bolj raznolik nabor provocirajočih dejavnikov:
- hipodinamija - dolgotrajno ohranjanje nizke telesne aktivnosti;
- povečana telesna aktivnost, zlasti vlečenje uteži;
- debelost;
- pomanjkanje zadostne količine vlaknin v prehrani;
- vnetni procesi v organih genitourinarnega sistema;
- spolna disfunkcija ali lucidna zavrnitev seksa.
Genetska nagnjenost lahko vodi tudi do patologije pleksusov, ki se nahajajo znotraj male medenice. Po statističnih podatkih se krčne žile presredka in medeničnih organov najpogosteje diagnosticirajo pri ženskah, katerih sorodniki so trpeli zaradi te bolezni. Prve spremembe v njih lahko opazimo v adolescenci med puberteto.
Največje tveganje za razvoj dimeljskih krčnih žil pri ženskah s prizadetostjo medeničnih žil opazimo pri bolnikih z vensko patologijo v drugih delih telesa. V tem primeru govorimo o prirojeni oslabelosti žil.
Etiopatogeneza
Proktologi verjamejo, da naslednji glavni razlogi vedno prispevajo k nastanku VVP: valvularna insuficienca, venska obstrukcija in hormonske spremembe.
Sindrom medenične venske kongestije se lahko razvije zaradi prirojene odsotnosti ali insuficience venskih zaklopk, kar so razkrile anatomske študije v prejšnjem stoletju, sodobni podatki pa to potrjujejo.
Ugotovljeno je bilo tudi, da so pri 50 % bolnikov krčne žile genetske narave. FOXC2 je bil eden prvih identificiranih genov, ki igrajo ključno vlogo pri razvoju VVP. Trenutno je ugotovljeno razmerje med razvojem bolezni in genskimi mutacijami (TIE2, NOTCH3), nivojem trombomodulina in rastnim faktorjem β, ki transformira tip 2. Ti dejavniki prispevajo k spremembi strukture same zaklopke ali venske stene - vse to vodi do odpovedi strukture ventila; povečanje vene, ki povzroči spremembo delovanja ventila; do progresivnega refluksa in končno do krčnih žil.
Pomembno vlogo pri razvoju bolezni lahko igra displazija vezivnega tkiva, katere morfološka osnova je zmanjšanje vsebnosti različnih vrst kolagena ali kršitev razmerja med njimi, kar vodi do zmanjšanja moči vene. .
Incidenca VVP je neposredno sorazmerna s količino hormonskih sprememb, ki so še posebej izrazite med nosečnostjo. Pri nosečnicah se zaradi mehanskega stiskanja medeničnih žil s strani nosečnice maternice in vazodilatacijskega učinka progesterona zmogljivost medeničnih ven poveča za 60 %. Ta venska dilatacija traja še en mesec po porodu in lahko povzroči odpoved venske zaklopke. Poleg tega se med nosečnostjo poveča masa maternice, pojavijo se njene pozicijske spremembe, kar povzroči raztezanje ven jajčnikov, čemur sledi venska kongestija.
Med dejavnike tveganja so tudi endometrioza in druge vnetne bolezni ženskega reproduktivnega sistema, estrogenska terapija, neugodni delovni pogoji za nosečnice, ki vključujejo težko fizično delo in dolgotrajen prisilni položaj (sedenje ali stoje) med delovnim dnevom.
Nastajanje krčnih žil v mali medenici olajšajo tudi anatomske značilnosti odtoka iz ven male medenice. Premer ven jajčnikov je običajno 3-4 mm. Dolga in tanka ovarijska vena na levi se izliva v levo ledvično veno, na desni pa v spodnjo veno cavo. Običajno se leva ledvična vena nahaja pred aorto in za zgornjo mezenterično arterijo. Fiziološki kot med aorto in zgornjo mezenterično arterijo je približno 90 °.
Ta normalna anatomska lega preprečuje stiskanje leve ledvične vene. V povprečju je kot med aorto in zgornjo mezenterično arterijo pri odraslih 51 ± 25 °, pri otrocih - 45, 8 ± 18, 2 ° pri dečkih in 45, 3 ± 21, 6 ° pri deklicah. V primeru zmanjšanja kota z 39, 3 ± 4, 3 ° na 14, 5 ° se pojavi aorto-mezenterična kompresija ali sindrom oreščkov. To je tako imenovani anteriorni ali pravi sindrom oreščkov, ki ima največji klinični pomen. Sindrom posteriornega orehovca se v redkih primerih pojavi pri bolnikih z retroaortno ali obročasto razporeditvijo distalne leve ledvične vene. Obstrukcija proksimalne venske postelje povzroči zvišanje tlaka v ledvični veni, kar vodi v nastanek renoovarijskega refluksa v levi ovarijski veni z razvojem kronične medenične venske insuficience.
May-Turnerjev sindrom - stiskanje leve skupne iliakalne vene z desno skupno iliakalno arterijo - služi tudi kot eden od etioloških dejavnikov krčnih žil v medenici. Pojavi se v največ 3% primerov, pogosteje ga najdemo pri ženskah. Trenutno se zaradi uvedbe sevalnih in endovaskularnih slikovnih metod v prakso ta patologija vse pogosteje odkriva.
Razvrstitev
Krčne žile so razdeljene na naslednje oblike:
- Primarna vrsta krčnih žil: povečanje krvnih žil medenice. Razlog je valvularna insuficienca dveh vrst: pridobljena ali prirojena.
- Sekundarna oblika zadebelitve medeničnih ven se diagnosticira izključno ob prisotnosti ginekoloških patologij (endometrioza, neoplazme, policistični).
Krčne žile medenice se razvijajo postopoma. V medicinski praksi obstaja več glavnih stopenj razvoja bolezni. Razlikujejo se glede na prisotnost zapletov in širjenje bolezni:
- Prva stopnja. Spremembe v strukturi zaklopk vene jajčnikov se lahko pojavijo zaradi dednih razlogov ali pa so pridobljene. Za bolezen je značilno povečanje premera žil do 5 mm. Levi jajčnik ima izrazito razširitev v zunanjih delih.
- Druga stopnja. Za to stopnjo je značilno širjenje patologije in poškodbe levega jajčnika. Lahko se razširijo tudi žile v maternici in desnem jajčniku. Premer razširitve doseže 10 mm.
- Tretja stopnja. Premer žil se poveča do 1 cm. Razširitev žil opazimo na desnem in levem jajčniku enako. Ta stopnja je posledica patoloških pojavov ginekološke narave.
Prav tako je mogoče razvrstiti bolezen glede na primarni vzrok njenega razvoja. Obstaja primarna stopnja, pri kateri je razširitev posledica okvarjenega delovanja venskih zaklopk, in sekundarna stopnja, ki je posledica kroničnih ženskih bolezni, vnetnih procesov ali zapletov onkološke narave. Stopnja bolezni se lahko razlikuje glede na anatomsko značilnost, ki kaže na lokacijo žilne motnje:
- Obilnost znotraj kaste.
- Vulva in perineal.
- Kombinirane oblike.
Simptomi in klinične manifestacije
Pri ženskah krčne žile medenice spremljajo hudi, a nespecifični simptomi. Pogosto se manifestacije te bolezni obravnavajo kot znaki ginekoloških motenj. Glavni klinični simptomi krčnih žil v dimljah pri ženskah s prizadetostjo medeničnih žil so:

- Nemenstrualne bolečine v spodnjem delu trebuha. Njihova intenzivnost je odvisna od stopnje poškodbe ven in obsega procesa. Za 1. stopnjo krčnih žil male medenice je značilna občasna, blaga bolečina, ki sega v spodnji del hrbta. V kasnejših fazah se čuti v trebuhu, presredku in križu ter je dolga in intenzivna.
- Obilen sluzni izcedek. Tako imenovana levkoreja nima neprijetnega vonja, ne spreminja barve, kar bi kazalo na okužbo. Volumen izpusta se poveča v drugi fazi cikla.
- Povečani simptomi predmenstrualnega sindroma in dismenoreje. Že pred nastopom menstruacije se bolečina pri ženskah poveča, vse do pojava težav pri hoji. Med menstrualno krvavitvijo lahko postane neznosna, razširi se na celotno medenično regijo, presredek, spodnji del hrbta in celo na stegna.
- Drug značilen znak krčnih žil v dimljah pri ženskah je nelagodje med spolnim odnosom. Čuti se v vulvi in nožnici in je značilna kot topa bolečina. Opazimo ga lahko na koncu spolnega odnosa. Poleg tega bolezen spremljajo povečana tesnoba, razdražljivost in nihanje razpoloženja.
- Tako kot pri krčnih žilah male medenice pri moških tudi pri ženskem delu bolnikov s takšno diagnozo zanimanje za seks postopoma izgine. Vzrok za disfunkcijo je tako nenehno nelagodje kot zmanjšanje proizvodnje spolnih hormonov. V nekaterih primerih se lahko pojavi neplodnost.
Instrumentalna diagnostika
Diagnozo in zdravljenje krčnih žil izvaja flebolog, žilni kirurg. Trenutno se je število primerov odkrivanja VVP zaradi novih tehnologij povečalo. Bolnike s CPP pregledamo v več fazah.
- Prva faza je rutinski pregled pri ginekologu: zbiranje anamneze, ročni pregled, ultrazvočni pregled medeničnih organov (za izključitev druge patologije). Na podlagi rezultatov dodatno predpiše pregled pri proktologu, urologu, nevrologu in drugih sorodnih specialistih.
- Če diagnoza ni jasna, vendar obstaja sum na VVPT, se v drugi fazi opravi ultrazvočno angioscanning (USAS) medeničnih ven. To je neinvazivna, visoko informativna metoda presejalne diagnostike, ki se uporablja pri vseh ženskah s sumom na VVPT. Če je prej veljalo, da je dovolj pregledati le medenične organe (pregled vene se je štel za težko dostopen in neobvezen), potem je v sedanji fazi ultrazvok medeničnih ven obvezen postopek pregleda. S pomočjo te metode je mogoče ugotoviti prisotnost krčnih žil v majhni medenici z merjenjem premerov, hitrosti krvnega pretoka v venah in predhodno ugotoviti, kaj je vodilni patogenetski mehanizem - odpoved vene jajčnikov ali venska obstrukcija. Ta metoda se uporablja tudi za dinamično oceno konzervativnega in kirurškega zdravljenja VVPT.
- Raziskave se izvajajo transvaginalno in transabdominalno. Vene parametrija, dimeljski pleksusi in maternične vene se vizualizirajo transvaginalno. Po mnenju različnih avtorjev se premer žil navedenih lokalizacij giblje od 2, 0 do 5, 0 mm (v povprečju 3, 9 ± 0, 5 mm), t. j. ne več kot 5 mm, povprečni premer ločnih žil pa je 1, 1 ± 0, 4 mm. Vene, večje od 5 mm v premeru, se štejejo za razširjene. Transabdominalno pregledamo spodnjo veno cavo, iliakalne vene, levo ledvično veno in vene jajčnikov, da izključimo trombotične mase in ekstravazalno kompresijo. Dolžina leve ledvične vene je 6 do 10 mm, njena povprečna širina pa 4 do 5 mm. Običajno je leva ledvična vena na mestu, kjer prehaja preko aorte, nekoliko sploščena, vendar se njen prečni premer zmanjša za 2-2, 5-krat brez znatnega pospeševanja krvnega pretoka, kar zagotavlja normalen odtok brez povečanja tlaka v predenotiku. cono. V primeru stenoze vene v ozadju patološkega stiskanja se njen premer znatno zmanjša - za 3, 5-4-krat in pospeši pretok krvi - več kot 100 cm / s. Občutljivost in specifičnost te metode je 78 oziroma 100 %.
- Pregled ven jajčnikov je vključen v obvezni pregled medeničnih ven. Nahajajo se vzdolž sprednje trebušne stene, vzdolž mišice rectus abdominis, nekoliko bočno od iliakalnih ven in arterij. Za znak odpovedi vene jajčnikov pri USAS se šteje, da je premer več kot 5 mm s prisotnostjo retrogradnega krvnega pretoka. Za popoln pregled je treba opraviti preprečevanje recidivov in pravilno taktiko zdravljenja, ultrazvok ven spodnjih okončin, presredka, vulve, notranjega dela stegna in glutealne regije.
- Razvoj medicinske tehnologije je pripeljal do uporabe novih diagnostičnih metod. Na tretji stopnji, po ultrazvočni potrditvi diagnoze, se za njeno potrditev uporabljajo sevalne diagnostične metode.
- Medenična flebografija s selektivno obojestransko rentgensko nepropustno ovarikografijo je ena od sevalno invazivnih diagnostičnih metod, ki se izvaja le v bolnišničnem okolju. Ta metoda je dolgo veljala za diagnostični »zlati standard« za oceno dilatacije in odkrivanje valvularne insuficience v medeničnih venah. Bistvo metode je uvedba kontrastnega sredstva pod nadzorom rentgenske instalacije skozi kateter, nameščen v eni od glavnih ven (jugularne, brahialne ali femoralne) v vene iliakalnih, ledvičnih in jajčnikov. Tako je mogoče identificirati anatomske različice strukture ven jajčnikov, določiti premer spolnih in medeničnih ven.
- Retrogradno kontrastiranje gonadnih ven na višini Valsalvinega testa služi kot patognomonični angiografski znak njihove valvularne insuficience z vizualizacijo ostre ekspanzije in zavitosti. To je najbolj natančna metoda za odkrivanje May-Turnerjevega sindroma, posttromboflebitnih sprememb v iliakalni in spodnji votli veni.
- Pri stiskanju leve ledvične vene se ugotovijo perirenalni venski kolaterali z retrogradnim pretokom krvi v gonadne vene, stagnacija kontrasta v ledvični veni. Metoda meri gradient tlaka med levo ledvično in spodnjo votlo veno. Običajno je 1 mm Hg. Umetnost . ; gradient enak 2 mm Hg. Art. , lahko predlaga rahlo stiskanje; z gradientom> 3 mm Hg. Umetnost. lahko diagnosticiramo sindrom aorto-mezenterične kompresije s hipertenzijo v levi ledvični veni in gradientom> 5 mm Hg. Umetnost. se šteje za hemodinamsko pomembno stenozo leve ledvične vene. Določanje gradienta tlaka je pomemben element diagnoze, saj so glede na njegove vrednosti načrtovani bistveno različni kirurški posegi na venah male medenice, kar je v sodobnih razmerah zelo pomembno. Trenutno se ta študija (z normalnim gradientom tlaka) lahko uporablja v terapevtske namene - za embolizacijo vene jajčnikov.
- Naslednja metoda obsevanja je emisijska računalniška tomografija medeničnih ven z in vitro označenimi eritrociti. Zanj je značilno odlaganje označenih eritrocitov v venah medenice in vizualizacija spolnih ven, omogoča prepoznavanje krčnih pleksusov male medenice in razširjenih ven jajčnikov v različnih položajih, stopnje venske kongestije medenice, refluksa krvi iz medenične vene v safene vene nog in presredka. Običajno vene jajčnikov niso kontrastne, kopičenja radiofarmaka v venskih pleksusih ni opaziti. Za objektivno oceno stopnje venske kongestije male medenice se izračuna koeficient medenične venske kongestije. Toda ta metoda ima tudi slabosti: invazivnost, razmeroma nizka prostorska ločljivost, nezmožnost natančnega določanja premera žil, zato se trenutno v klinikah ne uporablja tako pogosto.
- Video laparoskopski pregled je dragoceno orodje pri ocenjevanju nediagnosticiranih. V kombinaciji z drugimi metodami lahko pomaga ugotoviti vzroke bolečine in predpisati pravilno zdravljenje. S krčnimi žilami majhne medenice v predelu jajčnikov, vzdolž okroglih in širokih vezi maternice, je mogoče vizualizirati vene v obliki cianotičnih, razširjenih žil s stanjšano in napeto steno. Uporabo te metode bistveno omejujejo naslednji dejavniki: prisotnost retroperitonealnega maščobnega tkiva, možnost ocenjevanja krčnih žil le na omejenem območju in nemožnost določanja refluksa skozi vene. Trenutno je uporaba te metode diagnostično upravičena v primerih suma multifokalne bolečine. Laparoskopija omogoča vizualizacijo vzrokov CPP, na primer žarišč endometrioze ali adhezij, v 66% primerov.
Značilnosti terapije
Za popolno zdravljenje krčnih žil majhne medenice mora ženska upoštevati vsa priporočila zdravnika in spremeniti svoj življenjski slog. Najprej morate biti pozorni na obremenitve, če so previsoke, jih je treba zmanjšati, če bolnik vodi pretirano sedeč življenjski slog, se je treba ukvarjati s športom, pogosteje hoditi na sprehode itd.
Bolnikom s krčnimi žilami močno priporočamo prilagoditev prehrane, uživanje čim manj nezdrave hrane (ocvrto, prekajeno, sladko v velikih količinah, slano itd. ), alkohola, kofeina. Bolje je dati prednost zelenjavi in sadju, mlečnim izdelkom, žitom.
Tudi kot profilakso za napredovanje bolezni in v medicinske namene zdravniki predpisujejo nošenje kompresijskega perila za bolnike s krčnimi žilami.
Zdravila
Terapija ERCT vključuje več pomembnih točk:
- znebiti se povratnega toka venske krvi;
- lajšanje simptomov bolezni;
- stabilizacija žilnega tonusa;
- izboljšan krvni obtok v tkivih.
Priprave za krčne žile je treba jemati v tečajih. Preostala zdravila, ki igrajo vlogo protibolečinskih zdravil, je dovoljeno piti izključno med bolečim napadom. Za učinkovito zdravljenje zdravnik pogosto predpiše naslednja zdravila:
- fleboprotektorji;
- encimski pripravki;
- zdravila, ki lajšajo vnetne procese s krčnimi žilami;
- tablete za izboljšanje krvnega obtoka.
Operativno zdravljenje
Priznati je treba, da konzervativne metode zdravljenja dajejo resnično vidne rezultate predvsem v začetnih fazah krčnih žil. Hkrati je težavo mogoče temeljito rešiti in popolnoma odpraviti bolezen le s kirurškim posegom. V sodobni medicini obstaja veliko različic kirurškega zdravljenja krčnih žil, upoštevajte najpogostejše in učinkovite vrste operacij:
- embolizacija žil v jajčnikih;
- skleroterapija;
- plastika materničnih vezi;
- odstranitev razširjenih žil z laparoskopijo;
- vpenjanje žil v majhni medenici s posebnimi medicinskimi sponkami (clipping);
- crossektomija - venska ligacija (predpisana, če so poleg medeničnih organov prizadete tudi žile spodnjih okončin).
Med nosečnostjo je možno le simptomatsko zdravljenje krčnih žil male medenice. Priporočamo nošenje kompresijskih nogavic, jemanje flebotonike po priporočilu žilnega kirurga. V II-III trimesečju se lahko izvede fleboskleroza krčnih žil presredka. Če je zaradi krčnih žil pri spontanem porodu velika nevarnost krvavitve, se odločimo za operativni porod.
Fizioterapija
Sistem telesne dejavnosti za zdravljenje krčnih žil pri ženskah je sestavljen iz vaj:
- "Kolo". Ležimo na hrbtu, roke vržemo za glavo ali jih položimo ob telo. Ko dvignemo noge, z njimi izvajamo krožne gibe, kot da bi vrteli pedala na kolesu.
- "Breza". Sedimo z licem navzgor na kateri koli trdi, udobni podlagi. Dvignite noge navzgor in jih nežno zaženite za glavo. Z rokami podprete ledveni del in položite komolce na tla, počasi zravnajte noge in dvignite telo navzgor.
- "Škarje". Začetni položaj je na hrbtu. Zaprte noge dvignite nekoliko nad nivojem tal. Spodnje okončine razširimo na strani, jih vrnemo nazaj in ponovimo.
Možni zapleti
Zakaj so krčne žile majhne medenice nevarne? Pogosto so zabeležene naslednje posledice bolezni:
- vnetje maternice, njenih dodatkov;
- krvavitev iz maternice;
- nenormalnosti pri delu mehurja;
- nastanek venske tromboze (majhen odstotek).
Profilaksa
Da bi krčne žile v majhni medenici čim prej izginile in v prihodnosti ne bi prišlo do ponovitve patologije medeničnih organov, se je vredno držati preprostih preventivnih pravil:
- vsak dan izvajajte gimnastične vaje;
- preprečiti zaprtje;
- upoštevajte prehranski režim, v katerem morajo biti prisotne rastlinske vlaknine;
- ne ostanite dolgo v enem položaju;
- vzemite kontrastno prho perineuma;
- da se krčne žile ne pojavijo, je bolje nositi izjemno udobne čevlje in oblačila.
Preventivni ukrepi, namenjeni zmanjšanju tveganja za nastanek in napredovanje krčnih žil v majhni medenici, se v glavnem zmanjšajo na normalizacijo življenjskega sloga.




































